6
Koulfete Moïse (LB de Maroua)
Objectifs
- Décrire l’organisation des appareils génitaux des mammifères ;
- Identifier, représenter et annoter les coupes de gonades ;
- Distinguer et citer les caractéristiques des différentes phases de la méiose ;
- Énumérer et expliquer les conséquences de la méiose ;
- Etablir la différence entre méiose et mitose ;
- Identifier et décrire les différentes phases de la gamétogenèse ;
- Établir la différence entre spermatogenèse et ovogenèse ;
- Identifier, nommer et décrire les différentes étapes de la fécondation ;
- Expliquer la notion de contrôle de naissances.
INTRODUCTION
Les êtres vivants les plus évolués (mollusques, insectes, vertébrés, spermaphytes) se reproduisent exclusivement par voie sexuée. Les sexes sont le plus souvent séparés (gonochorisme ou monoïsme) et on distingue au sein de la même espèce des mâles sécrétant des gamètes mâles et des femelles sécrétant des gamètes femelles.
La reproduction sexuée est donc celle qui fait intervenir la méiose et/ou la fécondation.
1- Les appareils génitaux (document 5.1)
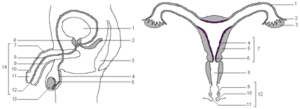
Figure 1 Figure 2
Reconnaître et annoter les figures 1 et 2 ; compléter le tableau ci-dessous.
| Mâle | Femelle | Fonction | |
| Glandes génitales | |||
| Voies génitales | |||
| Glandes annexes | |||
| Organes génitaux externes |
Figure 1 : Appareil génital de l’homme. 1- vessie ; 2- Vésicule séminale ; 3- rectum ; 4- canal déférent (spermiducte) ; 5- épididyme ; 6- prostate ; 7- corps caverneux ; 8- urospermiducte ; 9- corps spongieux ; 10- prépuce ; 11- gland ; 12- orifice urogénital ; 13- testicule.
Figure 2 : Appareil génital de la femme. 1- oviducte ou trompe de Fallope ; 2- pavillon de l’oviducte ; 3- ovaire ; 4- endomètre ; 5- myomètre ; 6- col ; 7- utérus ; 9- petite lèvre ; 10- grande lèvre ; 11- orifice génital ; 12- vulve.
D’une manière générale ; les appareils génitaux sont bâtis suivant le même plan d’organisation chez les Mammifères quel que soit le sexe. On distingue ainsi :
- les glandes génitales ou gonades;
- les voies génitales;
- les glandes annexes.
- les organes génitaux externes.
Les gonades ont une double fonction :
- exocrine par la production des gamètes ;
- endocrine par la production des hormones.
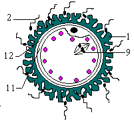
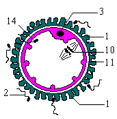
2- Structure des gonades
A : Coupes de testicule (documents 5.2)
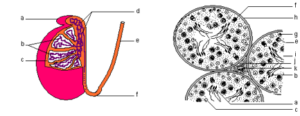
Titre 4 : ………… Titre 5 : ………………
Titre 6 : ………… Titre 7 : ………………
Retrouver à l’aide de l’échelle graphique, la taille réelle de la cellule de la figure 7.
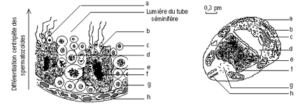
Figure 6 : a- tête de l’épididyme ; b- tubes séminifères ; c- enveloppe fibreuse ; d- canaux de l’épididyme ; e- canal déférent ; f- queue de l’épididyme.
Figure 7 et 8 : a- spermatozoïde en différenciation ; b- spermatozoïde mûr ; c- spermatide ; d- spermatocyte II ; e- spermatocyte I ; f- noyau d’une cellule de Sertoli ; g- spermatogonie ; h- enveloppe conjonctive ; i- lumière du tube séminifère ; j- cellules de Leydig ; k- vaisseau sanguin.
Figure 9 : a- membrane plasmique ; b- REG ; c- dictyosome ; d- acrosome en formation ; e- mitochondrie ; f- noyau ; g- centriole proximal ; h- tubules du flagelle en formation.
Il s’agit d’un jeune spermatide en voie de transformation pour devenir un spermatozoïde : c’est donc une phase de différenciation.
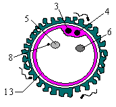
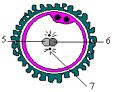
B- Coupe théorique des ovaires (document 5.3)
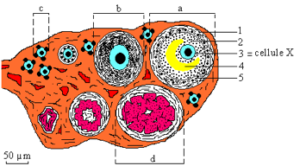
Annoter la coupe. Retrouver la taille réelle de la cellule X. Pourquoi qualifie-t-on cette coupe de théorique ? Schématiser le stade folliculaire situé entre b et a.
2.1- Structure du testicule
L’observation d’une coupe de testicule montre les tubes séminifères. La paroi du tube séminifère est constituée par les cellules de Sertoli au rôle protecteur, nourricier et régulateur, et par les cellules germinales à l’origine des spermatozoïdes qui seront évacués dans la lumière du tube séminifère.
Entre les tubes séminifères, on a les cellules de Leydig ou cellules interstitielles, formant un tissu richement irrigué qui synthétise et sécrète les hormones sexuelles mâles dont la principale est la testostérone.
2.2- Structure de l’ovaire
L’observation d’une coupe d’ovaire permet d’observer de nombreux follicules et/ou un corps jaune ; ce qui suggère une activité cyclique.
Chez la femme, le fonctionnement cyclique de l’ovaire débute à la puberté et s’achève à la ménopause ; les règles marquant le début de chaque cycle ovarien. Les observations microscopiques de l’ovaire faites à différents moments permettent de distinguer les grandes phases de ce cycle :
a- La phase folliculaire (durée variable : 12 à 17 jours)
Un follicule est une structure sphérique entourant chaque ovocyte I. il est composé de cellules folliculaires qui se multiplient activement par mitoses, entraînant sa croissance.
L’évolution structurale d’un follicule (folliculogenèse) présente les stades caractéristiques suivants (doc. 5.4) :
| Stade folliculaire | Critère de reconnaissance | Localisation dans le temps | Fonction |
| Follicule primordial (30 µm) | Quelques cellules folliculaires non jointives autour de l’ovocyte I. |
– La folliculogenèse jusqu’au follicule tertiaire se déroule de la vie embryonnaire à la ménopause. – A partir de la puberté : . Plusieurs centaines de follicules primordiaux débutent leur évolution simultanément tous les 28 jours ; . La maturation du follicule primordial en follicule mûr dure 330 jours chez la femme. . A tous les stades, de nombreux follicules en évolution dégénèrent : c’est l’atrésie folliculaire. . Une dizaine de follicules seulement parvient au stade folliculaire tertiaire. |
Pas de production d’hormone durant cette phase. |
| Follicule primaire (50 µm) | Une couche de cellules folliculaires, cubiques et jointives autour de l’ovocyte I. | ||
| Follicule secondaire (100 µm) | Plusieurs couches de cellules folliculaires jointives formant la granulosa. Autour de la granulosa, les cellules ovariennes s’organisent en deux couches : thèque interne granuleuse et thèque externe fibreuse. | ||
| Follicule tertiaire (300 µm) | La granulosa se creuse en cavités remplies de liquide folliculaire. Les cellules de la granulosa les thèques continuent à se multiplier. | ||
| Follicule mûr ou de De Graaf (16 à 22 mm) | Fusion des cavités en une seule cavité centrale (antrum). Le follicule mûr fait saillie à la surface de l’ovaire. |
– L’évolution d’un des follicules tertiaires en follicule mûr n’a lieu que de la puberté à la ménopause – Au début de chaque cycle, quelques follicules tertiaires débutent leur maturation, mais un sel d’entre eux (le follicule dominant) l’achèvera et fournira un ovocyte II. Les autres dégénèreront. |
Synthèse des œstrogènes par les cellules de la granulosa de la thèque interne. |
La phase folliculaire se termine par l’ovulation ou ponte ovulaire.
Chez les Mammifères, le gamète femelle correspond à un ovocyte II bloqué en métaphase II. L’ovulation correspond donc plus précisément à l’ovocytation (expulsion de l’ovocyte II).
b- La phase lutéale (durée plus stable : 13 à 14 jours)
L’ovocytation consiste en une expulsion de l’ovocyte et du liquide de l’antrum. Le follicule rompu s’affaisse et l’antrum se rempli de sang qui finit par se résorber. Les cellules granuleuses augmentent de volume : c’est la formation du corps jaune. Le corps jaune est à son développement maximum au 21ème jour du cycle. S’il n’y a pas fécondation, il dégénère progressivement en 7 jours. Il n’en reste qu’une masse cicatricielle (corps blanc). Cette régression marque la fin de la phase lutéale.
3- La méiose
C’est la division cellulaire à l’origine des cellules sexuelles. Elle a lieu dans les gonades.
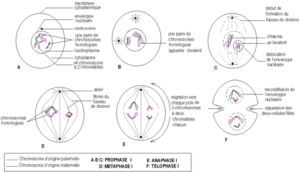
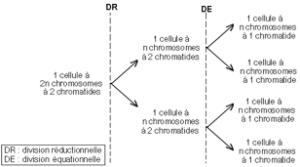
3.1 – La première division de méiose : la division réductionnelle
On peut la résumer ainsi qu’il suit :
![]()
On définit les phases suivantes (exemple d’une cellule animale à 2n = 4 chromosomes) :
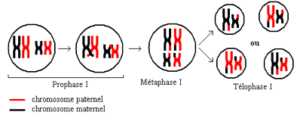
a- Prophase I
C’est la phase la plus longue de la méiose. On distingue les faits caractéristiques suivants :
- 1- individualisation des chromosomes à deux chromatides par condensation de la chromatine ;
- 2- rapprochement puis appariement des chromosomes homologues ;
- 3- formation des asters à partir du centrosome, début de formation du fuseau de division et dislocation de l’enveloppe nucléaire ;
- 4- formation des bivalents ou paires de chromosomes homologues appariés ;
- 5- apparition des figures en X représentant les points d’entrecroisement des chromatides (chiasmas) au niveau des bivalents.
b- Métaphase I
Pour chaque bivalent, les centromères des chromosomes homologues se placent de part et d’autre du plan équatorial. Les chiasmas glissent au bout des chromatides : c’est la terminalisation des chiasmas.
c- Anaphase I
Il y a séparation des chromosomes homologues de chaque bivalent sans clivage ou division des centromères et migration vers chaque pôle d’un lot de n chromosomes à deux chromatides.
d- Télophase I
Les chromosomes ne se décondensent pas totalement. Il y a séparation des deux cellules filles à n chromosomes à deux chromatides.
3.2 – La deuxième division de méiose : la division équationnelle
On peut la résumer ainsi qu’il suit :
![]()
Les aspects cytologiques de la deuxième division méiotique sont très comparables à ceux d’une mitose ordinaire.
Elle fait immédiatement suite à la première division méiotique et comporte les phases successives suivantes :
a- Prophase II
Elle débute immédiatement après la télophase de la première division méiotique, avec les chromosomes déjà condensés. Un nouveau fuseau de division se met en place dans chacune des deux cellules filles. La membrane nucléaire disparaît.
b- Métaphase II
Les centromères des n chromosomes fissurés se disposent dans le plan équatorial ou plan médian du fuseau de division.
La première division de méiose : la division réductionnelle.
c- Anaphase II
Les deux chromatides de chaque chromosome se séparent au niveau du centromère et chacune migre vers un pôle opposé du fuseau.
d- Télophase II
Elle conduit à la reconstitution de quatre noyaux fils haploïdes.
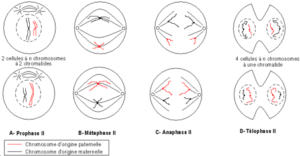
La deuxième division méiotique : la division équationnelle.
Justifier le nom de mitose équationnelle attribué à la deuxième division de la méiose.
3.3- Bilan de la méiose
La méiose est constituée par une succession de deux divisions cellulaires non séparées par une synthèse de l’ADN.
Elle réalise la réduction chromatique c’est-à-dire la division par deux du nombre de chromosomes de la cellule mère. Chaque cellule fille reçoit un seul chromosome de chaque paire de chromosomes de la cellule mère.
La méiose assure également un double brassage des chromosomes paternels et maternels :
- brassage inter-chromosomique à l’anaphase I à la faveur de la séparation indépendante des chromosomes ;
- brassage intra-chromosomique à la prophase I à la faveur des cassures et recollages qui ont lieu souvent aux points d’entrecroisement des chromatides non-sœurs (chiasmas).
La combinaison des chromosomes et donc des gènes que l’on retrouve à la fin dans chaque cellule fille est originale ; ce qui contribue à la diversité génétique des gamètes et individus issus de la reproduction sexuée.
Double brassage chromosomique
3.4- Comparaison entre méiose et mitose
4- La gamétogenèse
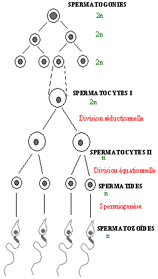
4.1- La spermatogenèse
La spermatogenèse est la formation des gamètes mâles (spermatozoïdes). Elle commence à la puberté et se déroule de façon continue jusque vers la fin de la vie. Elle a lieu dans les tubes séminifères des testicules.
Les principales étapes de la spermatogenèse sont les suivantes :
i- Phase de multiplication
A la périphérie des tubes séminifères, chaque cellule sexuelle souche ou spermatogonie se divise tous les 16 jours par mitose et engendre une spermatogonie souche et une spermatogonie entrant dans la voie de la spermatogenèse. Cela permet le maintien du stock des spermatogonies. Toutes ces cellules sont diploïdes.
ii- Phase de croissance
Certaines spermatogonies augmentent de taille et deviennent des spermatocytes I diploïdes. Ces derniers progressent vers la lumière du tube séminifère.
iii- Phase de maturation (2 semaines environ)
Au cours de cette phase se déroule la méiose, ensemble de deux divisions affectant le spermatocyte I et aboutissant à quatre spermatides haploïdes chacun.
iv- Phase de différenciation (3 semaines environ)
Chaque spermatide, cellule morphologiquement banale, se transforme en un spermatozoïde. Ces transformations consistent en :
- une polarisation des organites cellulaires ;
- une expulsion de la majeure partie du cytoplasme sous forme de gouttelettes ;
- une formation de l’acrosome par fusion des vésicules des dictyosomes ;
- une formation d’un flagelle à l’un des pôles à partir du centriole distal.
Le jeune spermatozoïde libéré dans la lumière du tube séminifère est entraîné vers l’épididyme où il continuera sa maturation.
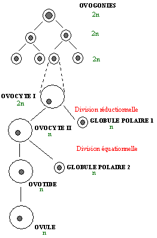
4.2- L’ovogenèse
L’ovogenèse est la formation du gamète femelle. Elle est calquée dans ses grandes lignes sur la spermatogenèse. On retrouve la succession chronologique des stades cellulaires suivants : ovogonies, ovocytes I, ovocytes II, ovotide et ovule.
La comparaison de l’ovogenèse et de la spermatogenèse permet de dresser le tableau suivant (doc. 5.8) :
| SPERMATOGENESE | OVOGENESE | |
| Situation dans la vie de l’individu |
► de la puberté à la mort de l’individu.
|
► Elle se fait par étapes discontinues : – étape fœtale : multiplication des ovogonies et croissance des ovocytes I ; blocage de la méiose en Prophase I ; – puberté : levée du blocage à chaque cycle et ponte d’un ovocyte II ; nouveau blocage en métaphase II ; – fécondation : levée du second blocage. |
| Durée | ► L’évolution d’une spermatogonie en spermatozoïde se fait en 74 jours de manière continue. | ► L’âge de la femme au moment de la ponte « ovulaire » détermine l’âge de l’ovocyte II émis et donc la durée de l’ovogenèse. |
| Importance des différentes phases. |
► Phase de croissance peu importante ; ► Phase de différenciation longue et importante : on obtient des cellules très différentes des spermatides. |
► Phase de croissance très importante qui correspond à l’accumulation des réserves cytoplasmiques. ► Phase de différenciation inexistante chez les Mammifères car c’est l’ovocyte II qui est fécondé. |
| Méiose |
► Méiose continue. ►Divisions cytoplasmiques égales. |
► Méiose discontinue. ► Divisions cytoplasmiques inégales. On obtient une grosse cellule : l’ovocyte II et une petite cellule : le premier globule polaire. Ceci permet de préserver les réserves dans le gamète. |
| Nombre de gamètes obtenus |
► Une spermatogonie entrant en phase de croissance engendre 4 spermatozoïdes. ► De nombreux spermatozoïdes sont mal formés. ► Chez l’homme, en moyenne 108 spermatozoïdes par ml de sperme. |
► Une ovogonie entrant en phase de croissance engendre théoriquement un ovocyte II. ► Des dégénérescences massives diminuent considérablement le stock d’ovocytes I dès la fin de la phase de multiplication (6 millions d’ovogonies dans les ovaires du fœtus ; seuls 500 ovocytes I arrivent à maturité à la naissance !). ► Chez la femme un peu plus de 300 ovocytes sont émis au cours de la vie. |
4.3- Comparaison gamète mâle – gamète femelle
| Gamète mâle | Gamète femelle | |
| Niveau de différenciation | ► Le gamète mâle est toujours le spermatozoïde. |
► Le gamète femelle est à un stade d’évolution différent selon l’espèce. Exemples : – ovocyte II bloqué en métaphase II chez les mammifères ; – ovule chez l’oursin ; – ovocyte I bloqué en méiose I chez l’ascaris. |
| Ultrastructure au microscope électronique | 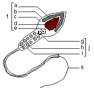
Figure 1: Spermatozoïde humain au ME Annoter la figure 1. |
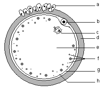
Figure 2: Ovocyte II vu au ME Annoter la figure 2 |
| Mobilité | ► Cellule mobile grâce au flagelle. | ► Cellule dépourvue de mobilité propre. |
| Durée de vie | ► Environ 48 h et parfois plus chez l’homme. | ► Environ 24 h chez la femme. |
| Emission (espèce humaine) | ► De la puberté à la mort, environ 300 x 106 à 500 x 106 par éjaculat. | ► Cyclique, un ovocyte II tous les 28 jours environ, de la puberté à la ménopause. |
| Taille | ► Longueur : 60 µm pour le spermatozoïde humain. | ► Diamètre : 150 µm ; volume : environ 400 fois celui du spermatozoïde chez la femme. |
RECAPITULATIF DES ETAPES DE LA GAMÉTOGENÈSE
| Phases | Spermatogenèse dans la paroi des tubes séminifères des testicules. | Ovogenèse dans les ovaires. |
|
Phase de multiplication des gonies par mitoses successives.
Phase de croissance.
Phase de maturation (méiose).
Phase de différenciation |
 |
 |
5- La fécondation
Chez tous les êtres vivants qui se reproduisent par voie sexuée, la fécondation comporte les étapes suivantes :
- rapprochement des gamètes ;
- pénétration du gamète mâle ;
- caryogamie ou fusion des noyaux mâle et femelle (fécondation).
5.1- Rapprochement des gamètes
Pour que la fécondation ait lieu, il faut que les gamètes mâles et femelles se rencontrent.
Chez les Mammifères, cette rencontre est facilitée par :
- le rapprochement des sexes ;
- l’accouplement ;
- la mobilité du spermatozoïde ;
- les contractions de la paroi et la vibration des cils tapissant la paroi des voies génitales féminines.
5.2- Pénétration du gamète mâle et caryogamie
La pénétration du gamète mâle, prélude à la fusion des noyaux, se fait suivant le mécanisme ci-après :
| Chronologie des évènements | Description |
|
Danse des gamètes |
► L’ovocyte II est bloqué en métaphase II. ► Plusieurs spermatozoïdes s’infiltrent entre les cellules folliculaires et viennent au contact de la zone pellucide. ► Certaines protéines de la zone pellucide fixent sélectivement les protéines complémentaires de la membrane de la tête du spermatozoïde. Cette liaison en déstabilisant la membrane et l’acrosome des spermatozoïdes permet la libération d’enzymes digérant la zone pellucide, facilitant ainsi leur progression vers la membrane du gamète femelle. |
Pénétration d’un gamète mâle et réveil physiologique de l’ovocyte. |
► Arrivé au contact de la membrane de l’ovocyte, un spermatozoïde va être phagocyté par l’ovocyte. En même temps, les granules corticaux déchargent par exocytose leur contenu enzymatique, ce qui provoque un durcissement de la zone pellucide et un masquage des protéines de fixation des spermatozoïdes. Cette réorganisation évite la polyspermie. ► Les cellules folliculaires se sont rétractées, participant ainsi au blocage de la polyspermie. ► Rétraction du cytoplasme ovocytaire et réveil physiologique de l’ovocyte : reprise des synthèses, respiration, méiose, … |
|
Rapprochement des pronucléi. |
► L’espace péri-ovocytaire apparaît nettement. ► Formation du second globule polaire. ► Le noyau du spermatozoïde gonfle et devient le pronucléus mâle. Le reste du gamète est digéré par l’ovocyte, sauf le centriole proximal qui formera l’aster. |
|
Caryogamie |
► Formation du pronucléus femelle et migration des deux pronucléi l’un vers l’autre.
► Fusion des pronucléi en prophase : c’est la caryogamie.
► Formation de l’œuf ou zygote à 2n chromosomes. |
Première mitose de la cellule œuf. |
► Anaphase de la première mitose de l’œuf. |
6- Maîtrise de la reproduction
La connaissance des cycles sexuels permet de mettre au point des méthodes permettant :
- soit de contrôler les naissances c’est-à-dire choisir le moment d’une grossesse grâce aux méthodes de contraception et de contragestion, hormonales ou non : c’est le planning familial ;
- soit de remédier à la stérilité éventuelle par les méthodes de PMA (procréation médicalement assistée).
Les principales méthodes de contraception et de contragestion sont présentées dans le tableau suivant (document 5.12) :
| Niveau d’action | Contraception hormonale | Contraception non hormonale |
| Empêcher la rencontre des gamètes |
– Micropilule : progestatif de synthèse en faible quantité. Agit sur la glaire cervicale en la rendant imperméable aux spermatozoïdes. – Toutes les pilules contenant des progestatifs de synthèse agissent de la même façon. |
– préservatifs ; – diaphragme ou cape; – spermicides ; – ligature des trompes, – ligature ou section des spermiductes (vasectomie) |
| Empêcher la production des gamètes | – pilule combinée (progestérone + progestérone) supprimant l’ovulation. | |
| Empêcher la nidation (fixation de l’œuf dans l’utérus) | Toutes les pilules contenant de la progestérone. Du fait de la présence de la progestérone, elles empêchent la prolifération de la muqueuse utérine pendant la phase folliculaire. | Stérilet |
| Empêcher la gestation | RU 486 : antihormone. Analogue structural de la progestérone, il bloque les récepteurs de la progestérone et empêche son action sur le maintien de la muqueuse utérine. Ceci entraîne une expulsion de l’œuf implanté. |
On rappelle qu’au sens strict, le terme contraception désigne toute méthode qui empêche la fécondation (étymologiquement : contre la conception).